Dị tật không hậu môn (Dị tật hậu môn – trực tràng): Dấu hiệu nhận biết, chẩn đoán và hướng điều trị
Dị tật không hậu môn (Anorectal Malformation – ARM) là một trong những dị tật bẩm sinh đường tiêu hóa thường gặp ở trẻ sơ sinh, với tỷ lệ ước tính khoảng 1/5.000 trẻ sinh sống. Dị tật xảy ra khi đoạn cuối ống tiêu hóa (trực tràng – hậu môn) không phát triển bình thường trong giai đoạn bào thai, dẫn đến việc trẻ không có lỗ hậu môn, hậu môn bị bịt kín, hoặc lỗ hậu môn mở ra sai vị trí. Đây là một cấp cứu sơ sinh cần được phát hiện sớm và xử trí kịp thời để tránh biến chứng nguy hiểm như tắc ruột, viêm phúc mạc, nhiễm khuẩn huyết.
1. Dị tật không hậu môn là gì?
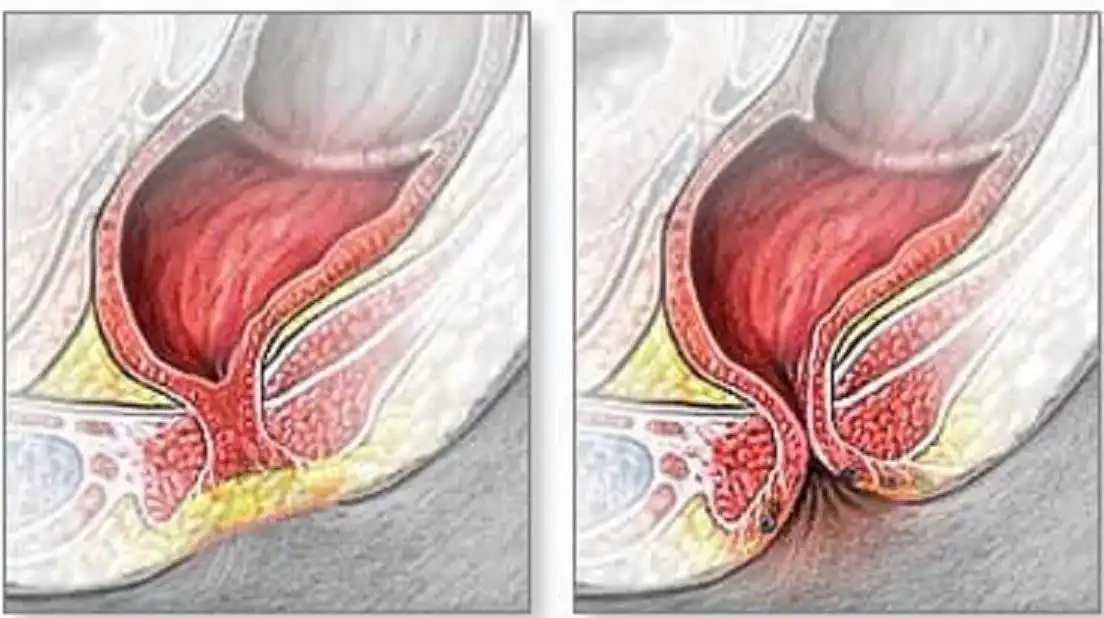
Dị tật hậu môn – trực tràng là sự bất thường bẩm sinh tại vị trí tiếp nối cuối cùng của đường tiêu hóa. Dị tật có thể biểu hiện dưới nhiều dạng:
-
Không có lỗ hậu môn
-
Hậu môn có màng che (imperforate anus)
-
Hậu môn mở lệch vị trí (ectopic anus)
-
Trực tràng không kết nối với hậu môn, thay vào đó thông với cơ quan khác (rò trực tràng–niệu đạo, trực tràng–âm đạo…)
Phân loại theo Krickenbeck (quốc tế) chia dị tật thành:
-
Thể thấp
-
Thể trung bình
-
Thể cao
-
Có/không có đường rò (fistula)
Mức độ dị tật quyết định phương pháp điều trị và tiên lượng lâu dài.
2. Nguyên nhân gây dị tật không hậu môn
Cho đến nay, chưa xác định được nguyên nhân chính xác. Một số yếu tố nguy cơ được ghi nhận trong y văn:
-
Bất thường trong quá trình phân chia ổ nhớp (cloaca) ở tuần thai 4–8
-
Tiếp xúc hóa chất độc hại trong thai kỳ
-
Mẹ mắc bệnh lý chuyển hoá hoặc nhiễm virus khi mang thai
-
Yếu tố di truyền, bất thường nhiễm sắc thể (ít gặp)
Dị tật này có thể đi kèm các bất thường khác: tim bẩm sinh, cột sống, thận – tiết niệu, thực quản – khí quản (hội chứng VACTERL).
3. Dấu hiệu nhận biết ngay sau sinh
Phụ huynh và nhân viên y tế cần cảnh giác nếu trẻ có các biểu hiện:
-
Không thấy lỗ hậu môn
-
Hậu môn bị bịt bởi màng trắng
-
Trẻ không đi phân su trong 24 giờ đầu
-
Chướng bụng tăng dần
-
Nôn ói, đặc biệt là nôn dịch xanh
-
Quan sát thấy phân thoát ra đường tiểu hoặc đường sinh dục (gợi ý có rò)
Đây là tình trạng cấp cứu cần đánh giá sớm bởi bác sĩ chuyên khoa ngoại nhi.
4. Chẩn đoán dị tật không hậu môn
Sau khi khám lâm sàng, bác sĩ có thể chỉ định:
4.1. Chẩn đoán hình ảnh
-
X-quang bụng – hướng bóng hơi để xác định vị trí tận cùng của trực tràng
-
Siêu âm ổ bụng – thận – tiết niệu nhằm phát hiện dị tật phối hợp
-
Siêu âm tầng sinh môn đánh giá khoảng cách giữa trực tràng và da
-
Chụp MRI (khi cần) để đánh giá chi tiết cấu trúc vùng chậu
4.2. Đánh giá dị tật phối hợp
Theo khuyến cáo của các trung tâm ngoại nhi, cần khảo sát toàn diện để phát hiện dị tật đi kèm.
5. Điều trị dị tật không hậu môn
Điều trị chủ yếu là phẫu thuật, tuỳ theo mức độ dị tật.
5.1. Thể thấp
-
Có thể phẫu thuật tạo hình hậu môn ngay sau sinh.
5.2. Thể trung bình và thể cao
Thường cần phẫu thuật 3 giai đoạn:
-
Làm hậu môn tạm (colostomy)
-
Tạo lại hậu môn – trực tràng chuẩn giải phẫu (PSARP)
-
Đóng hậu môn tạm
Việc lựa chọn thời điểm mổ phụ thuộc vào tình trạng trẻ, cân nặng, tình trạng nhiễm trùng và các dị tật phối hợp và tư vấn, quyết đinh bởi các bác sĩ chuyên khoa
6. Chăm sóc sau phẫu thuật và theo dõi lâu dài
Sau mổ, trẻ cần chăm sóc đặc biệt:
-
Giữ vệ sinh vùng hậu môn – tầng sinh môn
-
Tập nong hậu môn theo hướng dẫn của bác sĩ
-
Theo dõi đại tiện: táo bón, són phân, nhiễm trùng
-
Chế độ dinh dưỡng phù hợp theo từng giai đoạn
-
Tái khám định kỳ tại chuyên khoa Ngoại nhi
Tiên lượng phụ thuộc vào mức độ dị tật và kỹ thuật phẫu thuật. Trẻ được điều trị đúng hướng thường có khả năng đại tiện bình thường khi lớn lên, tuy nhiên vẫn cần theo dõi chức năng tiêu hóa lâu dài.
7. Dị tật không hậu môn có thể phát hiện trước sinh không?
Siêu âm thai có thể phát hiện một số dấu hiệu gợi ý:
-
Không thấy bóng trực tràng
-
Giãn quai ruột
-
Dịch ứ trong lòng ruột
Tuy nhiên, độ nhạy không cao, nên hầu hết trường hợp được phát hiện sau sinh. Vì vậy, việc khám sàng lọc sơ sinh đúng quy trình là rất quan trọng.
8. Khi nào cần đưa trẻ đi khám ngay?
Phụ huynh cần đưa trẻ đến cơ sở y tế ngay khi:
-
Trẻ không đi phân su trong 24 giờ đầu
-
Bụng chướng, nôn nhiều
-
Không thấy hậu môn hoặc nghi ngờ bất thường
-
Có dịch phân chảy qua đường tiểu hoặc cơ quan sinh dục
Phát hiện sớm giúp cải thiện tiên lượng và giảm biến chứng.
Dị tật không hậu môn là dị tật bẩm sinh cần được phát hiện và xử trí kịp thời. Nhờ tiến bộ trong phẫu thuật ngoại nhi, đa số trẻ được điều trị thành công và có chất lượng sống tốt. Sàng lọc sơ sinh, khám định kỳ và sự hợp tác của gia đình trong chăm sóc sau mổ đóng vai trò quan trọng trong kết quả điều trị.
Bệnh viện Sản Nhi Vĩnh Phúc luôn sẵn sàng tiếp nhận, chẩn đoán và điều trị các dị tật bẩm sinh đường tiêu hóa bằng phác đồ chuẩn, an toàn và hiệu quả theo hướng dẫn của Bộ Y tế và các trung tâm ngoại nhi hàng đầu.
Thông tin liên hệ BỆNH VIỆN SẢN NHI VĨNH PHÚC
Hotline CSKH: 0911.553.115
Hotline Cấp cứu 24/7: 0859.873.115
Địa chỉ: Km số 9, đường tránh Vĩnh Yên, xã Tề Lỗ, tỉnh Phú Thọ
Phòng khám Sản – Nhi: 394 Đường Mê Linh, Phường Vĩnh Phúc, tỉnh Phú Thọ
Email: chamsockhachhang.sannhivp@gmail.comFanpage | Zalo | YouTube: Bệnh Viện Sản Nhi Vĩnh Phúc












